作者:解放军总医院核医学科 常艳 王瑞民
病史及检查目的:
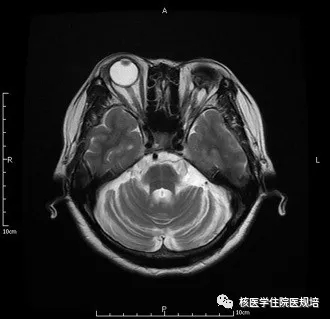
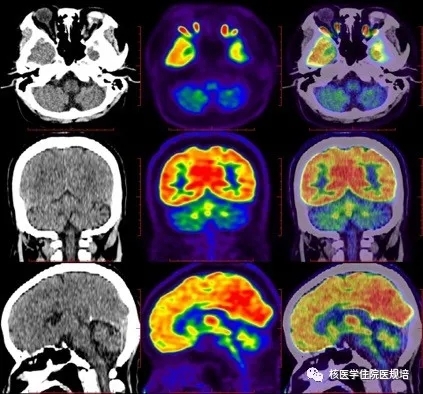
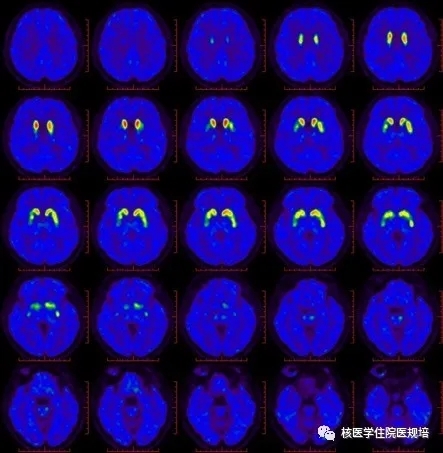
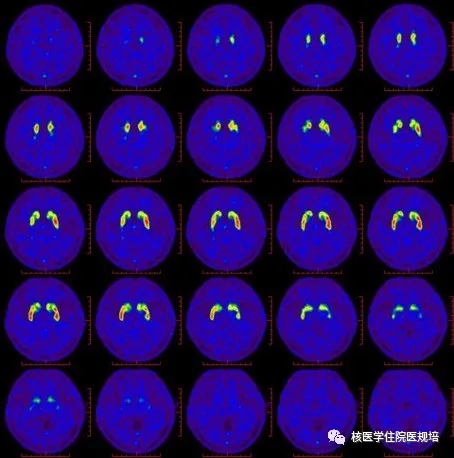
患者女性,58岁,主因“吞咽困难、尿频尿急1年,行动迟缓半年”就诊。患者1年前无明显诱因出现吞咽困难,吞咽唾沫及食物费力,饮水呛咳,夜尿5-6次,伴尿失禁,表现为小便急迫、不能控制;半个月前开始出现行动迟缓,表现为系扣、夹菜动作笨拙,行走速度下降,转弯时身体灵活性下降;未进一步诊治,上述症状进行性加重,并出现语速变慢、声音低沉、头昏加重。头颅MRI示:双侧小脑半球脑沟明显增宽、加深,T2加权图像显示脑桥“十字征”(图1),幕上脑实质未见明确异常。临床考虑多系统萎缩可能性大。为进一步明确诊断行18F-FDG PET/CT脑代谢显像(图2)、脑多巴胺转运蛋白显像(图3)及多巴胺D2受体显像(图4)。
图1
图2
图3
图4
检查所见:
静脉注射18F-FDG 60min后行脑代谢显像。影像所见:大脑显影清晰,中线结构居中,双侧大脑皮层显像剂分布均匀、对称;双侧小脑半球萎缩,显像剂分布弥漫性减低。
静脉注射11C-CFT 30min后行脑多巴胺转运蛋白显像。影像所见:大脑及小脑皮层各叶显像剂分布均匀,双侧尾状核体部显像剂分布大致正常。右侧尾状核头部显像剂分布减低;双侧壳核显像剂分布明显减低。
静脉注射11C-RAC 30min后行脑多巴胺D2受体显像。影像所见:大脑皮层、小脑及双侧尾状核显像剂分布均匀,右侧壳核显像剂分布较左侧略减低。
检查意见:
双侧小脑半球萎缩,葡萄糖代谢减低,右侧尾状核头部及双侧壳核多巴胺转运蛋白分布减低,右侧壳核多巴胺D2受体分布较左侧略减低,可符合MSA表现。
最终临床诊断:
根据患者年龄、临床症状,头颅核磁、葡萄糖代谢显像、多巴胺转运蛋白显像及多巴胺D2受体显像结果,支持MSA-C诊断。
病例相关知识及解析:
锥体外系疾病是指一组以大脑基底节为主的锥体外系病理改变引起的独特的运动疾患,主要表现为随意运动调节功能障碍,如运动起始紊乱、继续或停止运动困难、肌张力异常及发生不自主运动等。锥体外系疾病可能由于神经元变性病引起,如帕金森病(Parkinson's disease,PD)、多系统萎缩(multiple system atrophy,MSA)等,亦可能由于药物、外伤、心理等因素引起。不同疾病的治疗原则不同,但其表现接近,有时临床鉴别诊断困难。
MSA是一种中老年起病,以进行性自主神经功能障碍,伴帕金森症状、小脑性共济失调症状及锥体束征为主要临床特征的神经系统退行性疾病[1]。其发病机制尚不明确,病理改变主要为中脑黑质多巴胺神经元变性,神经胶质细胞胞浆内发现嗜酸性包涵体为其特征性表现[1,2]。目前临床将MSA分为2个亚型:以帕金森样症状为主的MSA-P型和以小脑性共济失调为主的MSA-C型[2]。MSA-P型以运动迟缓为主要表现,伴肌强直、震颤或姿势不稳,但帕金森病的搓丸样震颤少见[3], 约40%的患者对左旋多巴类药物表现为短暂有效,多数患者疗效差[4]。MSA-C型以小脑性共济失调症状为主,主要表现为步态共济失调、言语改变伴小脑性构音障碍、肢体共济失调或小脑性眼动障碍,晚期可出现自发性诱发性眼震,另常伴有不同程度的排尿困难、体位性低血压、性功能障碍、肌张力增高等多系统损害表现[5]。在头颅MRI中,MSA患者可出现壳核、小脑、脑桥、脑桥臂、延髓及中脑的萎缩并伴有第四脑室的扩大, T2加权像脑桥十字形信号增高影(十字征)、壳核尾部低信号伴外侧缘裂隙状高信号(裂隙征)为MSA相对特异的影像学表现[6,7]。有研究发现, 出现双侧壳核“裂隙征”的MSA患者易转归为MSA-P型,而以脑桥“十字征”为主要特征的MSA患者大多易进展为MSA-C型[8]。
作为分子影像学主要检查手段的PET/CT在神经系统退行性/变性疾病研究中作用突出,借助不同的正电子示踪剂,可无创的从不同侧面反映疾病的病理生理变化。本中心主要采用联合葡萄糖代谢、多巴胺转运蛋白(dopamine transporter, DAT)及多巴胺D2受体显像的“套餐式”多模态成像模式对PD与MSA进行鉴别诊断。11C-CFT PET/CT显像反映多巴胺转运蛋白(DAT),即突触前神经元合成与释放多巴胺递质的功能;11C-RAC是多巴胺D2受体配体的拮抗剂,与配体竞争性结合D2受体,从而反映突触后膜D2受体功能。正常人脑FDG代谢显像表现为大脑皮质形态正常,中线结构居中,双侧大脑半球皮质、丘脑、基底神经节及小脑放射性分布基本均匀、对称;DAT显像在横断层上仅可见双侧纹状体部位显影,放射性分布均匀、对称,外形饱满,类似“熊猫眼”形态,脑内其余部位未见或仅见少量接近本底水平的非特异性放射性摄取;多巴胺受体显像表现为大脑皮质及神经基底核团富集神经受体分布部位的受体结合位点放射性分布均匀、对称,影像轮廓结构清晰,小脑放射性分布较低。
上述三种显像在出现锥体外系症状者的鉴别诊断中可起到以下作用[9]:①DAT成像:DAT显像是识别神经系统退行性疾病的基本方法,MSA、PD等由神经元变性所致的锥体外系疾病,由于位于突触前膜的DAT重摄取突触间隙的多巴胺神经元降低,因而表现对11C-CFT摄取的降低,据此可鉴别由药物、心理等非神经元变性因素所引发的锥体外系症状。但DAT显像却难以鉴别MSA与PD。②D2受体显像:可帮助鉴别MSA与PD。MSA患者表现为双侧壳核放射性分布降低,而早期及未经药物治疗的PD患者可表现为壳核放射性分布增高或无明显变化。但值得注意的是,晚期或药物治疗后的PD患者D2受体亦可表现为下降。③18F-FDG显像:FDG PET影像表现与疾病类型相关,MSA-P型患者脑FDG显像主要以两侧壳核葡萄糖代谢减低为主,而MSA-C型代谢减低区域集中于小脑、橄榄核和脑干神经核团;而帕金森病患者则表现运动感觉皮质、纹状体区、丘脑等多处异常高代谢,以及运动前区和辅助运动区、枕叶皮质等代谢减低,以上改变被称为帕金森病相关代谢模式(Parkinson’s disease-related metabolic pattern,PDRP)[10]。
参考文献:
1.Graham JG, Oppenheimer DR. Orthostatic hypotension and nicotine sensitivity in a case of multiple system atrophy. J Neurol Neurosurg Psychiatry, 1969, 32(1):28-34.
2. Gilman S, Wenning GK , Low PA , et al. Second consensus statement on the diagnosis of multiple system atrophy. Neurol, 2008,71(9):670-676.
3.Kollensperger M, Geser F,Ndayisap JP, et al. Presentation, diagnosis, and management of multiple system atrophy in Europe: Final analysis of the European multiple system atrophy registry. MovDisord, 2010, 25(15):2604-2612.
4. Wenning GK, Tison F, Ben SY, et al. Multiple system atrophy: a review of 203 pathologically proven cases. MovDisord, 1997, 12(2):133–147.
5.Peeraully T.Multiple system atrophy.Semin Neurol, 2014,34(2):174-181.
6.Seppi K, Schocke MFH, Wenning GK, et al. How to diagnose MSA early: the role of magnetic resonance imaging. Journal of Neural Transmission, 2005, 112(12):1625-1634.
7.Brooks DJ , Seppi K , Msa NWGO. Proposed neuroimaging criteria for the diagnosis of multiple system atrophy. MovDisord, 2010, 24(7):949-964.
8.Horimoto Y, Aiba I, Yasuda T, et al. Longitudinal MRI study of multiple system atrophy - when do the findings appear, and what is the course. Journal of Neurology, 2002, 249(7):847-854.
9. 王瑞民, 郭喆, 杨晖, 等. 帕金森病与多系统萎缩患者多模态正电子成像统计参数图对比分析. 中华神经科杂志, 2017, 50(7):501-505.
10.Eidelberg D. Metabolic brain networks in neurodegenerative disorders: a functional imaging approach[J]. Trends Neurosci, 2009,32:548-557.