作者:首都医科大学附属北京世纪坛医院 郑朋腾 张丽 童冠圣
病史及检查目的
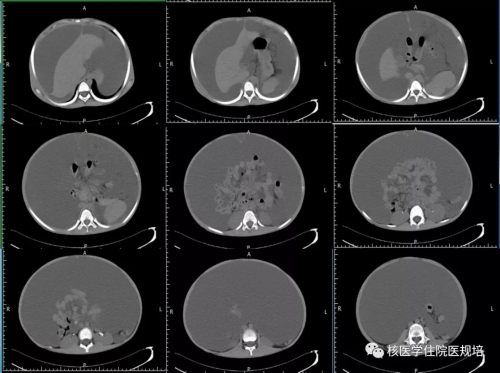
患儿,男,12岁,主因“发现腹腔积液10余年”就诊。 7年前曾因“腹胀、腹水”于我院就诊,抽水呈乳糜样,保守治疗。近期腹水增多,不能平卧,再次就诊于我院。既往史:2岁时行双侧腹股沟疝手术。专科检查:患儿发育不良,腹膨隆,呈蛙状腹,腹围经脐83cm,最大径92cm,双下肢未见明显水肿。血生化:白蛋白:35.9g/L,腹水常规检查:外观呈粉红色乳糜,瑞氏反应(+);比重:1.044。腹水生化:总胆固醇:2.89 mmol/L;甘油三酯:19.97mmol/L;白蛋白:38.9 g/L。腹部CT(图1)示腹腔内大量积液影,肠管向中心聚集,肠系膜肿胀,肝、胆、胰、脾、双肾及双侧肾上腺未见异常。临床申请淋巴显像(图2),了解腹水性质及淋巴引流情况。
图1.
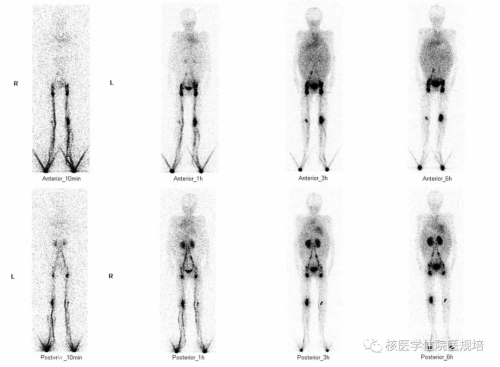
图2.
检查所见:
于双足第一、二及第四、五趾间皮下注射显像剂(99mTc-DX,5mci×2)后10min、1h、3h和6h分别行全身前、后位平面图像采集,结果示:双下肢淋巴管显影清晰,双小腿可见侧枝淋巴管显影,未见皮肤回流征象;双侧腘窝、腹股沟、髂、腰淋巴结显影清晰,肝脏显影,但肝影位置明显上移,左静脉角未见显影;腹腔内可见弥漫性放射性分布,且随时间延长逐渐增浓。
检查结论:
双下肢淋巴侧枝循环建立,但未见明显淋巴回流障碍
腹腔内异常放射性分布考虑乳糜腹水,胸导管上段梗阻所致可能,建议进一步检查。
最终诊断及随访:
患者随后行直接淋巴管造影,结果示乳糜池增宽,造影剂上行至L1水平后未再继续上行,考虑胸导管胸段梗阻。临床诊断:胸导管梗阻,行胸导管探查+梗阻松解术,术后随访3个月,患者腹水较前减少。
相关知识及病例解析:
腹水是一种临床常见症状,按照其来源分为渗出液和漏出液。乳糜是由肠道吸收食物中的脂质成分形成,正常经过肠道淋巴管引流汇集到肠干,然后进入乳糜池,最终经胸导管引流入静脉。腹腔内广泛分布着淋巴管网,这些部位淋巴管发生破裂可导致富含脂质的乳糜液在腹腔中聚积,形成乳糜腹水(chylous ascites) [1]。乳糜腹水是一种漏出液,临床表现与腹水量有关:少量腹水可能无任何症状,腹水较多时可出现腹胀、腹围增大,腹水。乳糜腹水患者可能合并乳糜胸水、乳糜心包积液、乳糜漏等而出现相应的临床症状。乳糜腹水治疗比较困难,常迁延不愈,而腹腔引流不但不能持久减少腹水量,还可能导致营养不良发生。
目前,乳糜性腹水临床发生率尚无准确统计。国外临床观察显示其在住院患者中约占1/20 000。而国内北京协和医院1923~1994年住院患者中约占6/100 000。近年, 随着认识和诊治水平的提高, 临床报道逐渐增多[2]。乳糜腹水的病因可分为原发性和继发性,原发性乳糜腹水以15岁以下儿童最为多见,主要表现为近侧淋巴管某处的闭锁或狭窄、肠系膜淋巴干或乳糜池的裂隙、肠淋巴管扩张等。继发性乳糜腹水在成人最常见,主要原因有恶性肿瘤、肝硬化、结核、手术及外伤等[1]。但无论何种原因,淋巴管引流障碍和淋巴管破裂是乳糜胸、腹水形成的关键环节。
以上所述乳糜腹水又称作乳糜性腹水,或称真性乳糜腹水。临床上还存在一种乳糜样腹水,或称假性乳糜腹水(表1)。二者在形成机制上不同,假性乳糜腹水本质上是一种呈现乳糜样外观的渗出液,可见于某些慢性感染或肿瘤疾病,这与真性乳糜腹水不同[3]。
表1.真性与假性乳糜液的鉴别
项目 | 真性乳糜液 | 假性乳糜液 |
外观 | 浑浊、乳白或肉色、不透明 | 浑浊、乳白 |
比重 | 1.012~ 1.021 | >1.012 |
乙醚试验 | + | - |
脂肪染色 | + | - |
镜下脂肪球 | + | - |
乳糜液总蛋白量(g/L) | >30 | <30 |
化学成分 | 主要成分为甘油三酯,少量胆固醇和磷脂 | 主要成分为胆固醇 |
脂肪含量(g/L) | 4~ 40 | <20 |
脂蛋白电泳 | 起点处可见到乳糜微粒带 | 可见到β 脂蛋白 |
乳糜腹水常为意外发现,腹腔穿刺及腹水检查是诊断乳糜腹水的重要检查手段,但明确其病因有时较困难。放射性核素淋巴显像和直接淋巴管造影是目前诊断乳糜腹水、定位乳糜漏出部位以及评价双下肢淋巴引流状况的主要方法,对治疗有重要的指导意义。
放射性核素淋巴显像的原理是利用核素标记的大分子物质如99mTc-DX、99mTc-硫化锑等显像剂,能够透过毛细淋巴管,不透过毛细血管壁的特点,使用单光子显像设备获得显像剂在淋巴系统内的动态影像[4]。以此可了解:(1)双下肢淋巴管引流情况,为直接淋巴管造影提供必备的术前评估(此项为临床主要应用目的);(2)判断是否存在下肢淋巴肿;(3)辅助鉴别真性乳糜腹水及假性乳糜腹水,一般真性乳糜腹水在淋巴显像中,放射性分布呈弥漫性摄取增高,假性乳糜腹水显像为放射性稀疏区;(4)初步定位显像剂漏出部位。(5)评估治疗效果[5]。直接淋巴管造影可清晰显示淋巴管及淋巴结的结构、形态以及引流状况,部分患者可显示乳糜漏出或淋巴管梗阻部位,为指导手术治疗提供依据,但直接淋巴管造影是一种有创检查,而且对于合并淋巴回流障碍的患者存在相对禁忌。
本例患者为儿童,无明显诱因出现乳糜腹水,考虑为原发性淋巴管发育异常。双下肢淋巴显像中,腹腔内可见大量显像剂弥散分布,提示存在乳糜从淋巴管漏出至腹腔。双下肢淋巴管显影清晰,显像剂上升至腰干水平,左侧静脉角未显影,提示梗阻部位位于胸导管胸段或以上水平。而后行直接淋巴管造影中,亦提示造影剂上行至L1水平,乳糜池增宽显影,后未再继续上行,证实淋巴管梗阻位于胸段水平。
小结:
核素淋巴显像是一种无创、简便、安全、可重复的淋巴系统评估方法。正确使用淋巴显像需要核医学医师熟悉下肢淋巴系统解剖及生理,掌握淋巴显像原理及方法。淋巴显像不仅可用于鉴别乳糜胸腹水,而且可用于评估淋巴系统引流情况,为临床进一步诊治提供依据。
参考文献:
1. Bhardwaj R, Vaziri H, Gautam A, et al. Chylous Ascites: AReview of Pathogenesis, Diagnosis and Treatment. J Clin Transl Hepatol, 2018,6(1): 105~113
2. 王秀茹. 乳糜性腹水247例国内文献分析. 临床荟萃, 2009, 24(6): 513~515
3. 杜锡林, 马庆久, 高德明. 乳糜腹水. 中国普通外科杂志, 2004, 13(6): 457~459
4. 励楚刚, 傅宏亮, 许德棣, 等. 核素淋巴显像在诊断儿童乳糜胸腹水中的价值. 实用儿科临床杂志, 2006, 21(12): 795~796
5. 陈黎波, 李方, 张少华, 等. 核素淋巴显像诊断乳糜胸腹水. 中国医学影像学杂志, 2002, (02): 85~87