作者:中日友好医院核医学科 王玲 富丽萍
病史及检查目的:
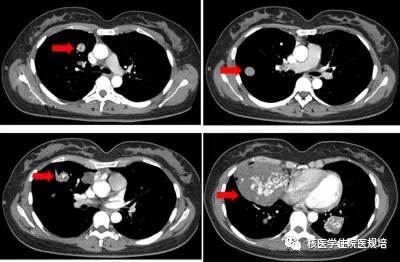
患者女性,39岁,以“间断咳嗽、咯血1周”入院。患者1周前无明显诱因出现咳嗽,咯血1次(量约6毫升),咳嗽逐渐加重,并伴有胸闷、胸痛。胸部CT检查发现右肺中叶高密度团块影,大小约9.3cm×6.4cm,其内见少量气体密度影,另双肺可见多发大小不等结节影,上述右肺中叶肿物及双肺多发结节在增强扫描中均可见内部迂曲血管样强化(图1)。实验室检查:肺炎支原体抗体IgM稍增高,肿瘤标记物(AFP、CEA、CA125、CA199、CA153)及血常规、血生化等均未见明显异常。为协助诊断分期行PET/CT检查(图2-4)。既往史:因子宫肌瘤行子宫次全切除术后9年。
图1
图2
图3
图4
检查所见:
右肺中叶可见巨大软组织密度肿块影,最大截面约9.3cm×6.4cm,内含低密度区及少量气体密度影,肿物呈FDG摄取不均匀性增高(最高SUVmax:4.1)(图3);双肺另可见多发大小不等结节影,边界光滑,直径分布于1.4~3.4cm,亦呈FDG摄取轻度增高表现(图2 红箭头),部分结节旁可见增粗的肺血管影(图2 蓝箭头)。纵隔及双侧肺门未见异常淋巴结显示。子宫部分切除术后残端膨大,相应区域未见FDG摄取增高(图4)。余扫描范围未见异常FDG摄取或结构改变。
检查意见:
双肺多发FDG代谢轻度增高肿块及结节,结合病史,考虑肺良性转移性平滑肌瘤可能。
最终临床诊断及随访:
患者后行胸腔镜行右肺肿物楔形切除术:病理结果示:梭形细胞肿瘤,与增生的肺泡上皮相间存在,形如错构瘤样结构。梭形肿瘤细胞形态温和,细胞核轻度异型,核分裂罕见(1-2个/50HPF),未见凝固性坏死。免疫组化表达肌源性标记物(α-SMA,Desmin)以及子宫平滑肌源性肿瘤标记物(ER,PR,WT-1),结合病史(数年前有子宫平滑肌瘤切除史),考虑为转移性平滑肌瘤。
病例相关知识及解析:
子宫良性转移性平滑肌瘤(benign metastasizing leiomyoam,BML)较为罕见,通常发生在有子宫肌瘤病史的女性,且患者多有子宫肌瘤手术史,表现为子宫以外甚至是远离子宫的部位(如肺、盆腔、腹腔、上腔静脉、右心房、脑及骨骼)出现组织形态学及病理学良性的平滑肌瘤。本平台发表的160号病例曾对发生于骨骼的BML进行了描述,本病例则重点展示BML中最多见的肺良性转移性平滑肌瘤(Pulmonary benign metastasizing leiomyoma,PBML)。PBML常发生于育龄期有子宫平滑肌瘤手术史的女性患者[1],常于子宫切除后3个月-20年发生。其病因机制不明,常见的起源假说主要有良性子宫平滑肌瘤通过血管或淋巴管转移假说,或由于子宫手术(包括刮宫产手术、子宫肌瘤切除术和子宫切除术等)增加了外科诱导的血行播散的可能,使肿瘤通过静脉播散到肺部。对于PBML的临床诊断常遇到困难,因其一般无临床症状,多为体格检查时发现,少数患者有轻微咳嗽、胸痛等表现。目前诊断PBML主要依据病理学检查结果,且针对本病诊断已有严格标准,即在组织学表现为良性梭形细胞前提下,需进一步结合免疫组化肌源性标记(提示平滑肌瘤)、ER及PR(阳性提示子宫来源),Ki-67等指标(与恶性平滑肌肉瘤相鉴别)才能最终确定PBML的诊断。PBML的CT影像常表现为肺内单发或多发界限清楚的结节,大小不等,可表现为囊性、囊实性及实性,多无钙化;强化特征不具有特异性,可无强化,也可出现轻度或明显强化;一般不累及支气管内膜和胸膜[2];也无纵隔或肺门淋巴结肿大[3]。有关PBML的FDG PET/CT影像表现目前仅限于个案报道。报道提示PBML肺内转移性结节多数表现为低代谢,少数为中高代谢[4,5]。由此可见,依据本病变的影像学特点需与以下疾病鉴别:1)肺转移瘤:转移结节CT一般表现为双肺中、外带为主的多发结节,结节大小不等,边缘光滑,密度不均,并常伴有胸水或淋巴结肿大,病程进展迅速。PET/CT一般可发现原发灶,转移灶与原发灶代谢活性一般一致。2)结核球:多见于年轻患者,多无症状,多位于结核好发部位(上叶尖后段和下叶背段)。病灶边界清楚,直径很少超过3cm,可有包膜,结节密度高,有时含有钙化点,周围有纤维结核灶,在随访观察中多无明显改变。3)肺错构瘤:大多发生于40岁以后,CT表现为边缘光滑、整齐的结节或肿块性病变,无深分叶征及毛刺征,无卫星病灶,部分病例可出现钙化,“爆米花”样钙化是肺错构瘤特征性表现。4)肺淋巴管血管平滑肌瘤病:由于平滑肌异常增殖导致小气道阻塞和淋巴管扩张引起的继发性改变,常发生自发性气胸和乳糜性胸腔积液,表现为进行性加重的呼吸困难。最具特征性的影像特点:弥漫分布的薄壁气囊肿和全肺的过度充气。由于PBML的病程长短不一,可以从慢性无症状过程到快速进展,从而导致呼吸衰竭死亡。在临床治疗方面,对于数目较少、相对局限的转移灶可通过外科手术切除;对于有多发病灶不适宜手术的病人,激素治疗和药物性卵巢切除是较好的选择。我们不难理解FDG PET/CT无论对该病的早期鉴别诊断还是观察病变累及范围都优于常规影像检查,这将对临床治疗方案的确立提供有效的参考信息。因此,在临床实际工作中,如遇到育龄期女性有子宫平滑肌瘤病史,FDGPET/CT检查发现单发或多发边界清晰的肺结节,呈FDG低摄取,而未发现其他原发病灶时,应考虑到该病可能。在此基础上,通过PET/CT进一步帮助临床选择适宜的活检部位,并通过病理学检查确定最终诊断。
参考文献:
1.Barnaś E, Książek M, Raś R, Skręt A, Skręt-Magierło J, Dmoch-Gajzlerska E. Benign metastasizing leiomyoma: A review of current literature in respect to the time and type of previous gynecological surgery. PLoS One. 2017 Apr 20;12(4):e0175875.
2.Loukeri AA, Pantazopoulos IN, Tringidou R, Giampoudakis P, Valaskatzi A, Loukeri PA, Kampolis CF. Benign metastasizing leiomyoma presenting as cavitating lung nodules. Respir Care. 2014 Jul;59(7):e94-7.
3.Rege AS, Snyder JA, Scott WJ. Benign metastasizing leiomyoma: a rare cause of multiple pulmonary nodules. Ann Thorac Surg. 2012 Jun;93(6):e149-51.
4.Khan M, Faisal A, Ibrahim H, Barnes T, VanOtteren GM. Pulmonary benign metastasizing leiomyoma: A case report. Respir Med Case Rep. 2018 May 3;24:117-121.
5. Sawai Y, Shimizu T, Yamanaka Y, Niki M, Nomura S. Benign metastasizing leiomyoma and 18-FDG-PET/CT: A case report and literature review. Oncol Lett. 2017 Sep;14(3):3641-3646.